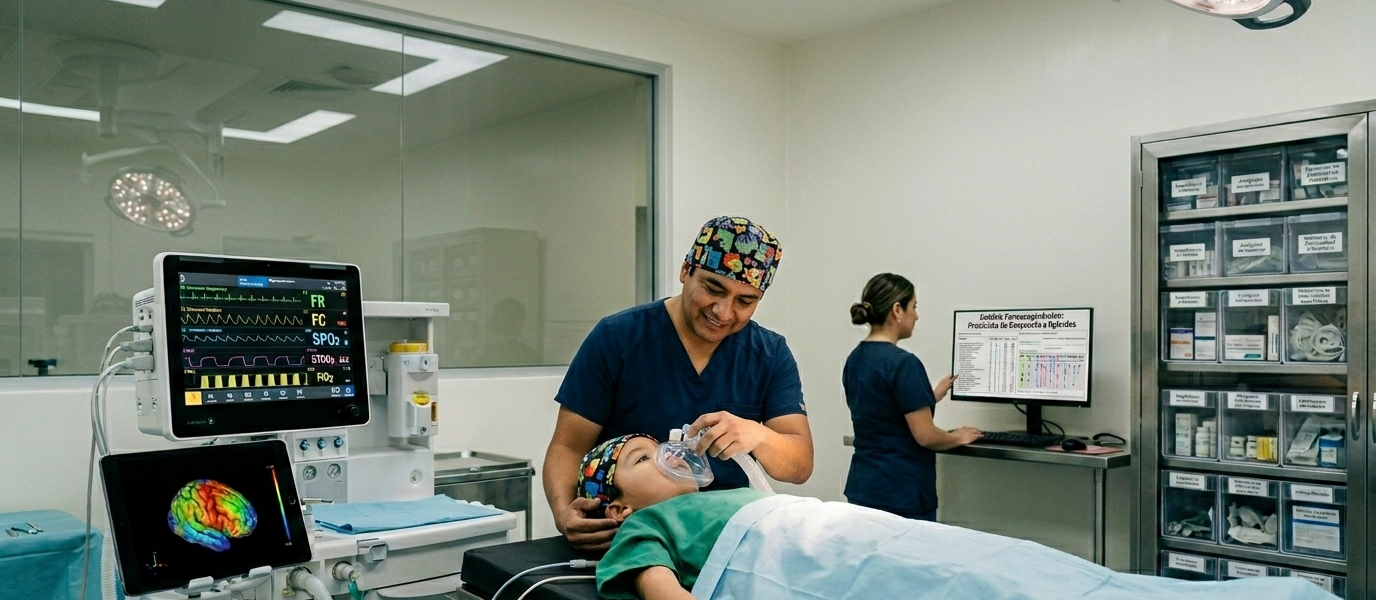
Editorial del Colegio de Anestesiología Pediátrica
La anestesiología pediátrica en México atraviesa un periodo de transformación sin precedentes. La evolución de la especialidad no solo responde a la incorporación de nuevas tecnologías, sino a un cambio de paradigma que coloca la seguridad del paciente y la personalización del cuidado en el centro de la práctica perioperatoria. A continuación, analizamos las tendencias que están definiendo el rumbo de nuestra disciplina en el país.
1. Monitorización de la Profundidad Anestésica y EEG Procesado
Una de las tendencias más fuertes en los centros de alta especialidad en México es la transición de una dosificación “basada en la población” a una “basada en el individuo”. El uso del electroencefalograma (EEG) procesado y no procesado permite hoy a los anestesiólogos pediatras ajustar las dosis de mantenimiento de forma precisa, minimizando los riesgos de sobredosificación y favoreciendo una emergencia anestésica más suave y predecible.
2. Consolidación de la Anestesia Regional Ecoguiada
El uso del ultrasonido ha revolucionado el manejo del dolor agudo perioperatorio. En México, se observa una adopción creciente de bloqueos de planos fasciales (como el bloqueo TAP, el cuadrado lumbar o el erector de la espina) como pilares de la analgesia multimodal. Esta técnica no solo mejora el confort del paciente, sino que es fundamental en las estrategias de ahorro de opioides, reduciendo significativamente los efectos adversos asociados a estos fármacos en la población infantil.
3. TIVA-TCI: La Digitalización de la Infusión
La anestesia total intravenosa (TIVA) mediante sistemas de infusión controlada por objetivo (TCI) está ganando terreno frente a los modelos manuales. Aunque el desarrollo de modelos farmacocinéticos específicos para poblaciones pediátricas latinas sigue siendo un área de oportunidad, la disponibilidad de tecnología que permite una titulación más exacta del propofol y remifentanilo está optimizando la estabilidad hemodinámica en cirugías complejas.
4. Humanización y Manejo del Estrés Perioperatorio
Entendiendo que el bienestar emocional influye en la recuperación física, los hospitales en México están integrando técnicas de distracción digital (realidad virtual, tablets) y protocolos de acompañamiento parental. El objetivo es reducir la ansiedad preoperatoria sin depender exclusivamente de la premedicación farmacológica, lo cual acelera el alta hospitalaria.
5. Retos: Desabasto y Equidad en la Atención
No podemos ignorar los desafíos estructurales. México enfrenta retos significativos en la disponibilidad constante de fármacos críticos, como ciertos opioides y relajantes musculares. El Colegio de Anestesiología Pediátrica enfatiza la necesidad de protocolos de contingencia y el fortalecimiento de las cadenas de suministro para garantizar que las innovaciones lleguen a todos los sectores de la población, independientemente de su ubicación geográfica.
Conclusión
El futuro de la anestesiología pediátrica en México es promisorio. La combinación de la pericia clínica tradicional con herramientas de inteligencia artificial, simulación médica para el manejo de crisis y medicina de precisión, nos encamina a mantener las tasas de mortalidad y morbilidad en niveles mínimos históricos, reafirmando nuestro compromiso con la niñez mexicana.
VIDEO SUGERIDO
Fuentes Bibliográficas Sugeridas
- Federación Mexicana de Colegios de Anestesiología (FMCAAC). Anestesia en México 2025; Vol. 37. Temas selectos sobre vía aérea y monitorización pediátrica.
- Kanjia, N. D., & Kurth, C. D. (2026). Seguridad en la anestesia pediátrica: Ayer, hoy y mañana. Anesthesia Patient Safety Foundation (APSF).
- Moyao-García, D., et al. Actualidades en Anestesiología Pediátrica. Clínicas Mexicanas de Anestesiología, Editorial Alfil.
- Villarruel-Cruz, A., et al. (2025). Innovaciones tecnológicas y seguridad del paciente pediátrico. Memorias del Congreso Internacional Avances en Medicina (CIAM).
- ResearchGate (2026). Anestesiología en poblaciones pediátricas: consideraciones especiales y enfoques actuales. Ibero-American Journal of Health Science Research.